Présentation de la maladie
Résumé
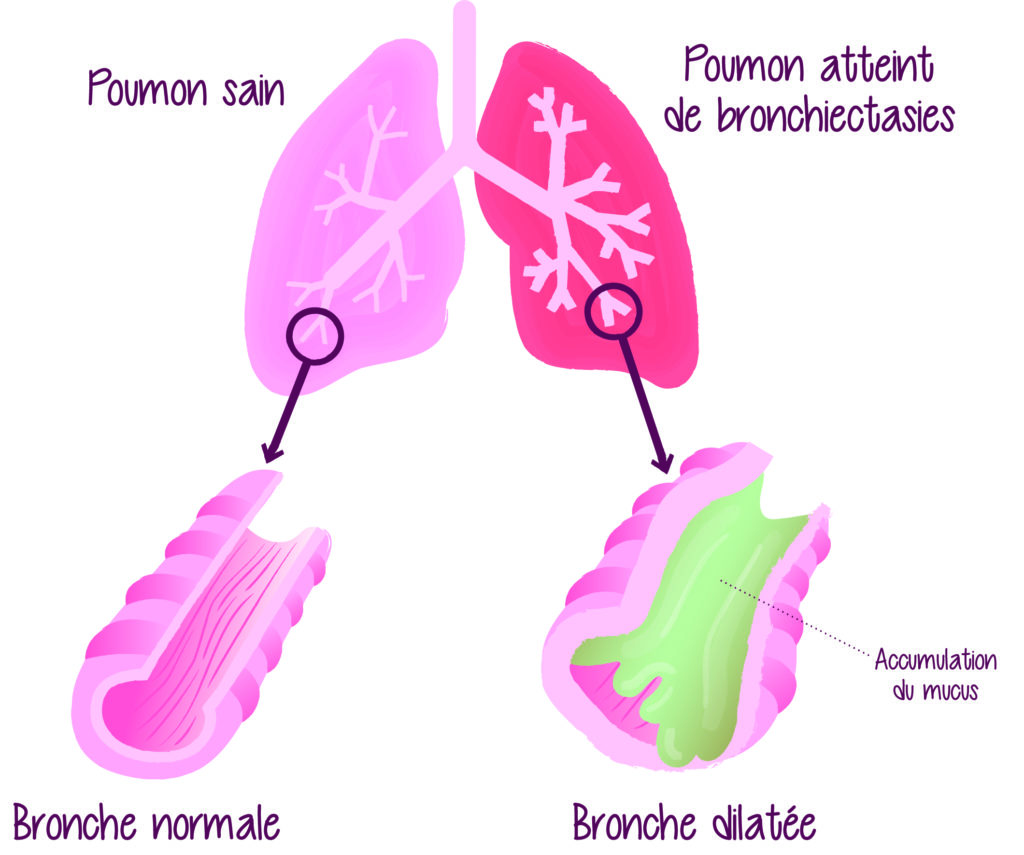
La dilatation des bronches (DDB) ou bronchectasie est une maladie respiratoire chronique qui peut apparaître à tout âge. Cette maladie se caractérise par une modification de calibre (dilatation), généralement peu réversible, des bronches. Les bronches sont les voies respiratoires qui transportent l’air dans les poumons. La dilatation est causée par l’inflammation des bronches. L’inflammation répétée entraîne une perte d’élasticité des bronches provoquant leur dilatation.
Lorsque les bronches sont dilatées, le fonctionnement des cils vibratiles est diminué, ce qui nuit à l’élimination des sécrétions. Les cils vibratiles sont de minuscules poils qui tapissent l’intérieur des bronches. Leur battement permet de faire remonter les sécrétions pour débarrasser les bronches des impuretés.
Les DDB peuvent être :
- diffuses et affecter de nombreuses régions des deux poumons
- localisées et affecter une ou deux régions d’un seul poumon.
La fréquence de la maladie est mal connue et sous-estimée, car ses symptômes peuvent être confondus avec d’autres maladies respiratoires.
Symptômes
Les symptômes ne sont pas spécifiques et varient d’un individu à l’autre. Chez la plupart des personnes, ils débutent progressivement et ont tendance à s’aggraver au fil des années.
Les symptômes habituels sont une toux grasse persistante, une expectoration de crachats (en général le matin, au réveil), un essoufflement et des infections pulmonaires ou bronchiques récurrentes. Il y a des périodes d’aggravation des symptômes que l’on appelle aussi exacerbation. Cela se traduit par une augmentation de la toux, de l’essoufflement et de la quantité de crachats, parfois teintés de sang en particulier en cas de surinfection bronchique, une fièvre élevée, de la fatigue, une perte d’appétit et/ou de poids.
Chez certaines personnes se développe un hippocratisme digital (déformation des ongles qui prennent un aspect bombé).
Causes
Les causes possibles des DDB diffuses sont nombreuses, généralement différentes entre enfants et adultes, mais souvent en lien avec l’existence d’une autre maladie telle que :
- Les maladies respiratoires : la bronchopneumopathie chronique obstructive (BPCO) ; l’asthme ; l’aspergillose broncho-pulmonaire allergique, etc.
- Les maladies génétiques : la mucoviscidose ; les déficiences de l’immunité et les dyskinésies ciliaires primitives (anomalie du fonctionnement des cils bronchiques), etc.
- Les infections : des bronchopneumopathies aigües dans l’enfance (bronchiolite), la coqueluche, la rougeole, la tuberculose, l’infection par le VIH.
- Les maladies auto-immunes : la polyarthrite rhumatoïde, le lupus, ou le syndrome de Sjögren, etc.
- Les maladies inflammatoires intestinales.
Si la cause n’est pas identifiée, on parle alors de DDB idiopathique.
Diagnostic
Pour diagnostiquer les DDB, plusieurs examens sont réalisés :
- La radiographie du thorax peut être normale ou présenter des anomalies.
- Le scanner thoracique est l’examen de référence pour confirmer le diagnostic et déterminer l’évolution de la maladie.
- Une bronchoscopie peut être prescrite pour déterminer la cause de la DDB ou rechercher un agent infectieux (lavage bronchoalvéolaire ou LBA). A défaut un examen bactériologique des crachats peut être utile.
- Les épreuves fonctionnelles respiratoires (EFR) permettent d’évaluer l’impact de la DDB sur la fonction respiratoire.
- Une analyse du sang peut rechercher des auto-anticorps (maladies auto-immunes) ou un déficit immunitaire ou une cause génétique.
D’autres examens complémentaires peuvent être demandés, notamment pour rechercher une cause encore plus précise de la maladie (test de la sueur, biopsie des cils, etc.).
Prise en charge
La DDB est une maladie rare relevant d’une affection à longue durée (ALD). Le traitement des DDB a plusieurs objectifs :
- Prévenir les infections pulmonaires (exacerbations), qui peuvent aggraver les symptômes
- Traiter les symptômes
- Améliorer la qualité de vie
- Empêcher l’aggravation de la maladie
Médicaments
Le traitement de la cause, lorsque celle-ci est retrouvée est toujours nécessaire.
Sinon les autres traitements sont symptomatiques :
- Antibiotiques
- Des antibiotiques par la bouche ou par les veines sont utilisés lors des périodes d’exacerbation liées à une infection.
- Des antibiotiques en nébulisation (aérosol) peuvent être nécessaires pour faciliter la respiration et réduire l’inflammation dans les poumons.
- Des antibiotiques par la bouche en prise continue (ou à long terme) peuvent parfois être nécessaires en cas d’infections pulmonaires récurrentes, notamment pour limiter l’inflammation bronchique.
- Bronchodilatateurs et corticoïdes
Les bronchodilatateurs ou parfois les corticoïdes en inhalation peuvent être prescrits en cas d’asthme associé car ils permettent de décontracter les muscles des voies respiratoires et faciliter ainsi la respiration.
A noter : d’autres médicaments peuvent être prescrits selon la cause, si elle est connue et curable.
Autres types de traitement
- Kinésithérapie respiratoire
Des exercices de kinésithérapie et de désencombrement des voies respiratoires peuvent aider à expulser le mucus. Pour cela, il existe différentes techniques qui ont pour but, de vider les bronches (le plus possible) de leurs sécrétions.
Le choix des techniques est guidé par la nature de la maladie et l’état général de la personne.
- Oxygénothérapie
Elle est mise en place en cas d’insuffisance respiratoire chronique sévère associée à la DDB. Cela peut être un traitement à court terme (par exemple si vous êtes à l’hôpital en raison d’une infection pulmonaire jusqu’à ce que vos niveaux d’oxygène redeviennent normaux) ou à long terme si vos poumons présentent des lésions et ne sont plus capables de recevoir assez d’oxygène.
Vous aurez peut-être aussi besoin d’un complément d’oxygène pendant vos voyages en avion. Consultez votre médecin à ce sujet avant de prendre l’avion.
- Embolisation des vaisseaux sanguins en cas de toux sanglante
Une toux sanglante importante est parfois traitée avec une technique appelée embolisation plutôt que par chirurgie. Dans l’embolisation, les médecins utilisent un cathéter pour injecter une substance qui bloque le vaisseau qui saigne.
Prévention des exacerbations
- Vaccination
Les personnes atteintes de bronchectasies sont plus à risque de développer des complications respiratoires si elles contractent la grippe (influenza) ou une pneumonie à pneumocoque.
La vaccination est fortement recommandée :
- Contre la grippe (à chaque année)
- Contre le pneumocoque (selon la recommandation du médecin)
- Hygiène des mains
Il est essentiel de laver les mains fréquemment à l’eau savonneuse ou avec une solution à base d’alcool afin de lutter contre les infections.
- Arrêt tabagique (s’il y a lieu)
L’abandon du tabagisme est primordial pour prévenir les exacerbations et l’aggravation de la maladie. Il existe plusieurs méthodes pour réussir à cesser de fumer. N’hésitez pas à vous informer auprès d’un professionnel de santé (médecin, pharmacien ou infirmier) à propos de la médication disponible et les thérapies de remplacement de la nicotine. De même, pour les enfants, l’arrêt du tabagisme parental est souhaitable.
- Exercice physique
L’activité physique pratiquée de façon régulière, telle que la marche, ou le jardinage :
- Améliore la condition physique générale
- Favorise le dégagement des voies respiratoires
- Prévient la perte de densité osseuse
- Réduit l’essoufflement
Les patients doivent toujours consulter leur médecin avant d’entreprendre un programme d’exercice ou de modifier leur niveau d’activité physique.
Relecture par le Pr Jean-Christophe DUBUS, praticien hospitalier en pneumologie pédiatrique, centre de compétence des maladies respiratoires rares de l’enfant (RespiRare), hôpital de la Timone-Enfants, Marseille (AP-HM).

