Retour sur l’atelier collaboratif DAAT

A l’initiative de l’association nationale française ADAAT Alpha1-France, le 27 octobre dernier s’est tenu l’atelier collaboratif sur le déficit en alpha1-antitrypsine (DAAT) réunissant médecins, chercheurs, membres des filières FILFOIE et RespiFIL autour des membres de l’association.
Le déficit en alpha1-antitrypsine a été décrit à la fin des années 60. C’est une maladie génétique rare (1 cas / 2500) causée par le gène SERPINA1 qui produit la protéine A1AT dont le rôle principal est de protéger les alvéoles des poumons. L’atteinte est due au mauvais repliement de la protéine A1AT dans le foie qui ne circule plus ou peu dans le sang. Son absence ou son dysfonctionnement au niveau des poumons, entraine, petit à petit au cours de la vie, une dégradation des alvéoles.
Il existe plusieurs gènes anormaux : les plus courants sont nommés S et Z. Les gènes normaux sont nommés M. Une personne qui n’est pas atteinte d’un déficit en AAT possède deux gènes M (MM). Les personnes atteintes d’un déficit en A1AT ont le plus souvent deux gènes Z (ZZ).
Les objectifs de cet atelier collaboratif étaient d’augmenter les interactions entre les experts des deux filières afin notamment d’améliorer la prise en charge, le parcours de soin sur l’ensemble du territoire, renforcer les programmes de recherche et la communication à destination des patients, et développer la réflexion autour de la transition enfant-adulte.
Une session plénière, puis deux tables rondes, l’une pédiatrique, la seconde « adulte », ont permis à chacun de réfléchir aux projets à développer par l’association en lien avec les experts et les filières.
Vous trouverez ici, un résumé des sessions présentées en plénière :
Le Dr RUIZ (centre de référence constitutif de l’atrésie des voies biliaires et cholestases génétiques, FILFOIE) a décrit l’atteinte hépatique chez l’enfant selon la cohorte suédoise du Dr Thomas SVEGER qui portait sur 200 000 nouveaux nés dont 127 étaient diagnostiqués ZZ.

La cohorte nationale DEFI-ALPHA, dont les inclusions sont toujours possibles : , a quant-à-elle permis de décrire en 2022 la sévérité de l’atteinte hépatique quel que soit le phénotype.
De nombreuses autres études menées chez l’enfant montrent différentes atteintes : pulmonaire, panniculite, vascularite à c-ANCA. Aucune association n’a décrit de lien entre DAAT et troubles neuro-développementaux.
Les symptômes retrouvés sont une jaunisse persistante et selles décolorées. Lorsqu’un cas index (première personne malade diagnostiquée) a été identifié dans une famille par dosage de l’alpha1-antitrypsine, le dépistage familial s’impose.
Chez le nouveau-né, le suivi doit être rapproché pour surveiller l’évolution de la maladie et la supplémentation en vitamines. En cas de risque élevé de fibrose et cirrhose, ces suivis seront rapprochés et d’autres examens comme le fibroscan devront être pratiqués.
Les enfants DAAT ne manifestent pas d’atteinte clinique ou fonctionnelle respiratoire et les atteintes respiratoires ne sont pas directement liées au DAAT.
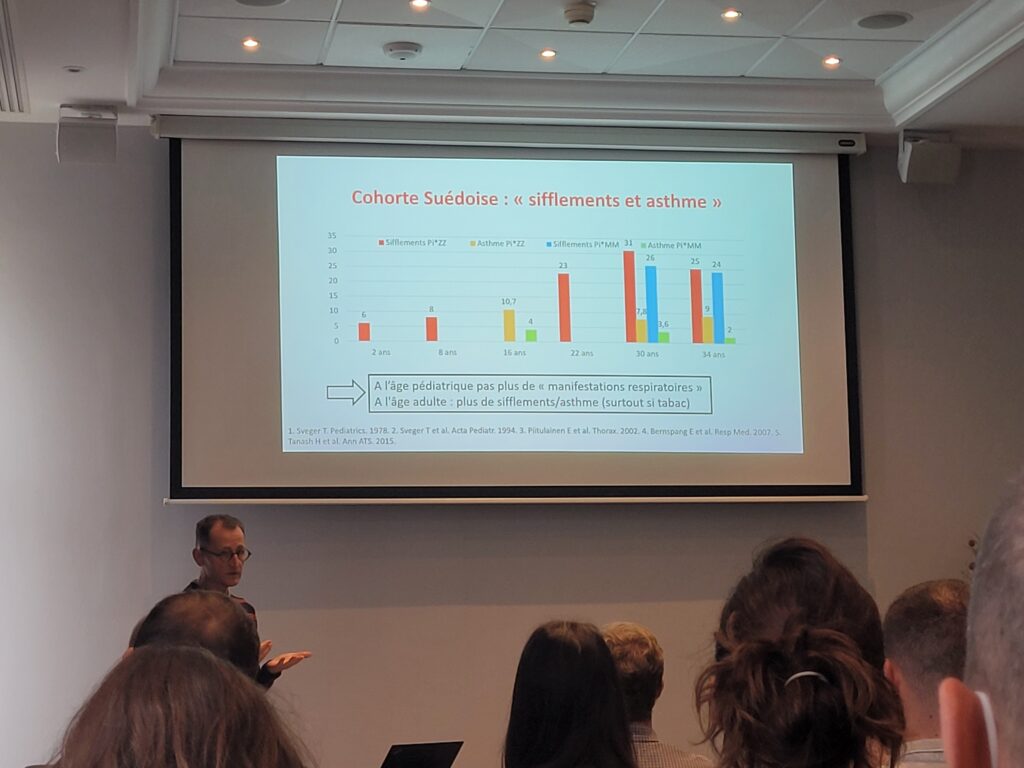
Selon cette même cohorte suédoise, 15 à 20 % des enfants présentent des bronchiolites et des sifflements et asthme à l’âge adulte.
Il explique également les limites du test VEMS , qui évalue la fonction respiratoire, car c’est un marqueur tardif de l’atteinte respiratoire (emphysème) qui peut induire en erreur. D’où l’intérêt de procéder à la mesure de l’index de clearance (LCI lung clearence index). Cet index mesure l’hétérogénéité des gaz respirés et donc l’atteinte des petites voies aériennes. Il permet d’explorer des « zones silencieuses » car il est très sensible.
L’atteinte pulmonaire est différente chez les enfants et adultes.
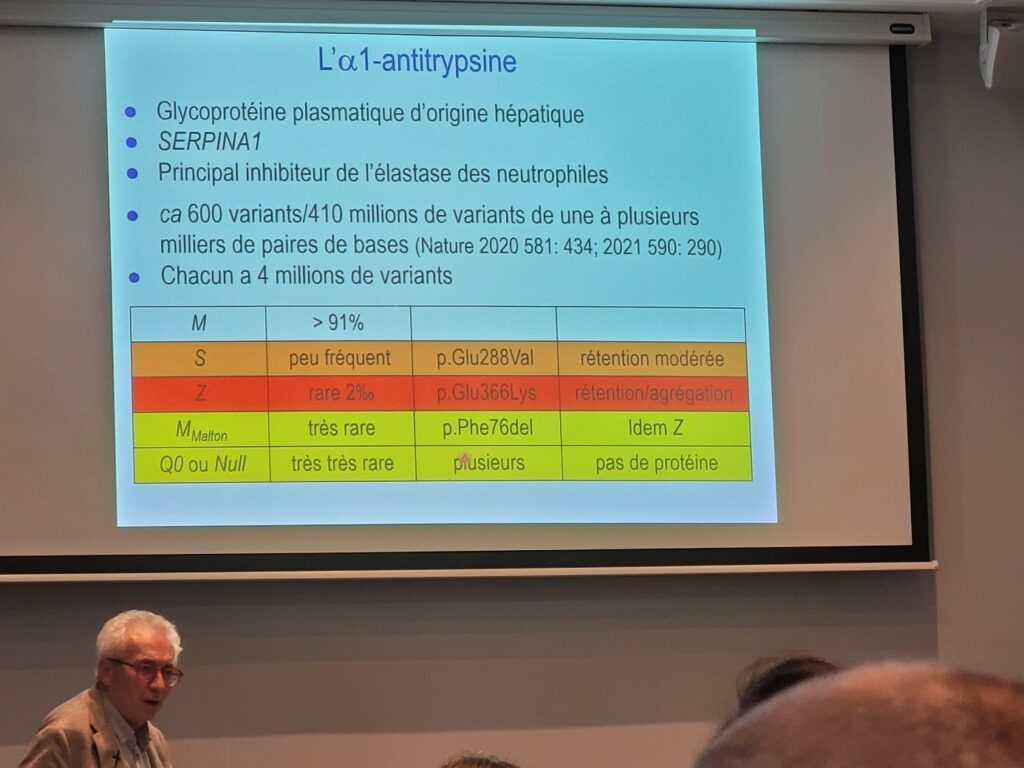
L’α-antitrypsine est une glycoprotéine plasmatique d’origine hépatique, causant un déséquilibre de l’élastase des neutrophiles pulmonaires.
En termes d’expositions, la maladie est plus sévère et précoce chez les fumeurs, les personnes obèses et la pollution intérieure (feux de cheminée) représente également un risque. Il convient aussi de limiter la consommation d’alcool.
Les manifestations peuvent être une BPCO (emphysème), une hépatopathie, et très rarement une panniculite.
Les recommandations pour cette pathologie sont en premier lieu de renforcer le lien pneumologue-hépatologue, le dépistage du DAAT chez les patients présentant emphysème et BPCO, et chez les parents, frères et sœurs du patient atteint du DAAT.
Chargée de recherche CNRS (Unité INSERM U1053 BaRITOn, Bordeaux), la Dr BOUCHECAREILH rappelle qu’à ce jour, la transplantation du foie est la seule solution proposée aux patients. Néanmoins plusieurs pistes de recherches précliniques et cliniques sont en cours de développement.

Citons :
- L’édition du génome : stratégie Crispr/Cas9 (« ciseau » de l’ADN par coupure sur le gène recherché et correction de la mutation)
- L’édition de l’ARN : ARNm de l’allèle Z corrigé
- Les stratégies ARNm siRNA/ASO : dégradation de l’ARNm codant pour la protéine A1AT.
L’association ADAAT Alpha1-France existe maintenant depuis 15 ans, elle compte aujourd’hui près de 200 membres. Les principales missions reposent sur :

- Le soutien aux familles ;
- La défense des droits des patients ;
- L’nformation et la communication : livrets et ETP par des séances de GYM – séjours adultes à Houlgate « j’apprends à vivre avec mon DAAT » – weekend d’information des familles – séjours enfants/parents à Albias – rendez-vous ADAAT à distance;
- Le soutien à la recherche.
Cette journée riche d’échanges a permis de faire remonter les besoins de chacun et d’évoquer plusieurs pistes de travail. Le groupe de travail collaboratif se poursuivra sur les prochaines années et nous ne manquerons pas de vous tenir informés de ses avancées.


