Retour sur le 5ème Congrès de Pneumologie et d’Allergologie Pédiatrique

Du 17 au 19 novembre, la 5ème édition du congrès de pneumologie et d’allergologie pédiatrique « CPAP » à la Maison de la Chimie (Paris) a rassemblé un nombre record de participants : près de 700 !



Organisé par l’Association de Pneumo-Pédiatres InterRégionale (ASPPIR), l’Association Immuno-Allergie Infantile (AIAI) et la Société Pédiatrique de Pneumologie (SP2A), ce congrès a réuni des orateurs et des participants venant d’horizons divers et a permis de riches échanges autour des maladies respiratoires de l’enfant, des plus communes aux plus rares. De nombreux experts du centre de référence des maladies respiratoires rares – RespiRare étaient au rendez-vous et ont pu présenter leurs travaux dans ces domaines.
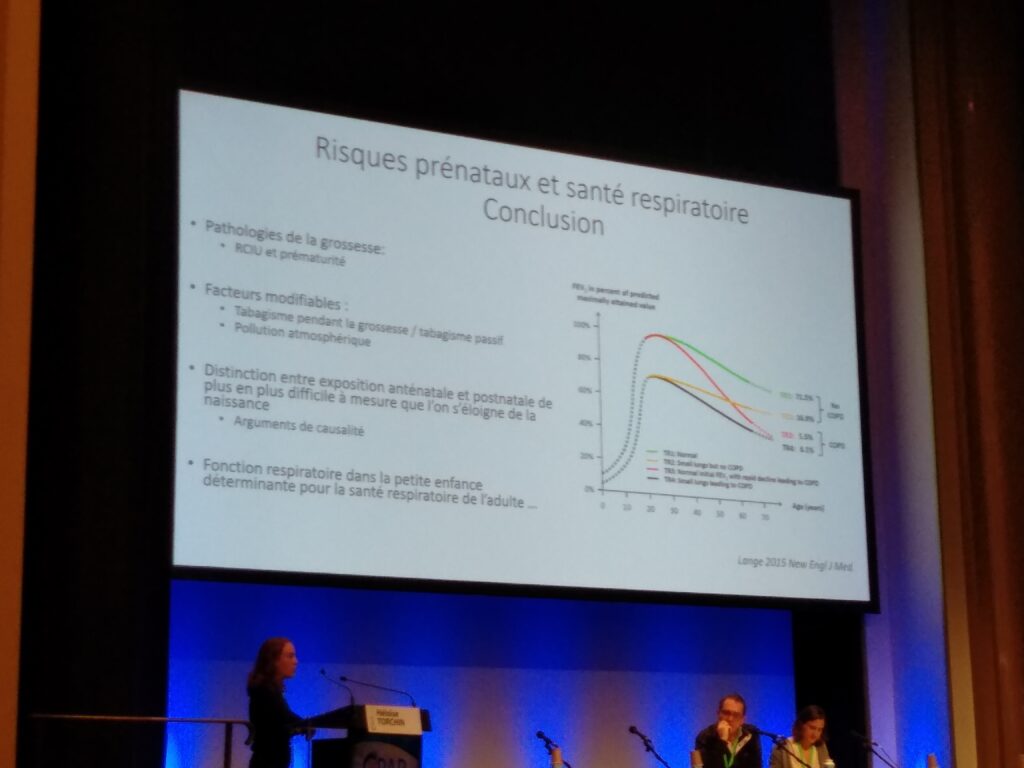
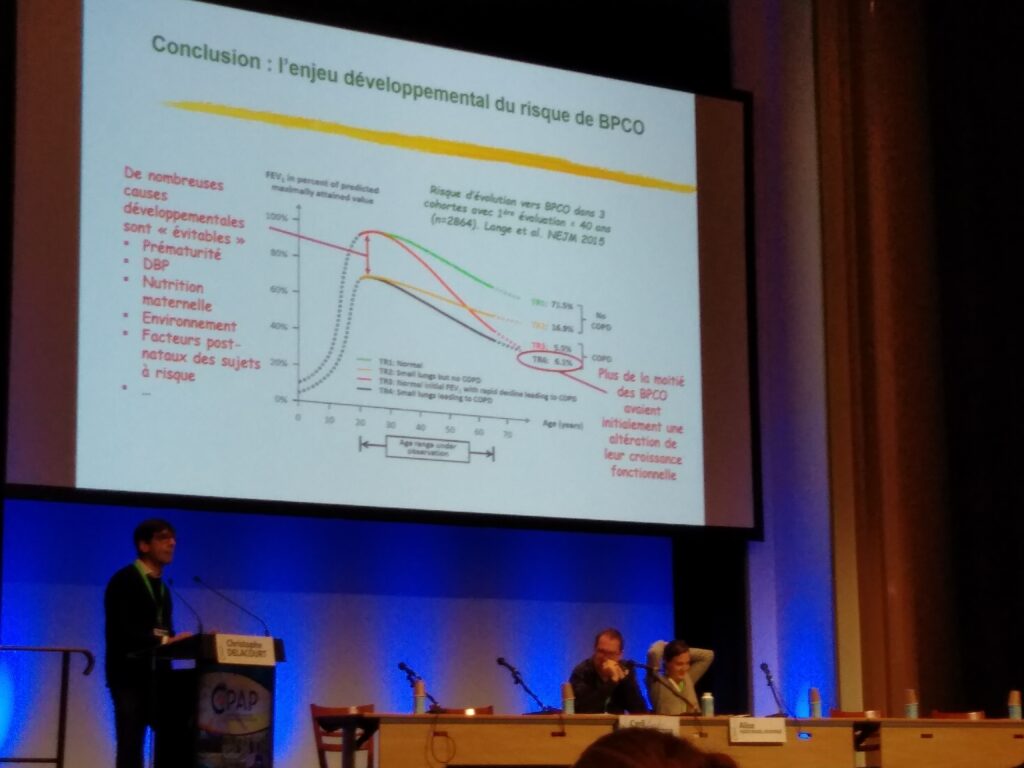
Au cours de cette session plénière consacrée au « mille premiers jours pour la santé respiratoire », la Dr Héloïse Torchin, néonatologiste (AP-HP, Cochin), a pu faire le point sur les risques pré-nataux dont le tabac, le diabète gestationnel et a pu rappeler que « la fonction respiratoire dans l’enfance est en partie prédictive de la fonction chez l’adulte », la Dr Valérie Siroux, épidémiologiste à l’Inserm (Grenoble), a traité des expositions environnementales post-natales et impact pulmonaire de polluants extérieurs, chimiques mais aussi de l’alimentation qui ont un rôle dans la prévalence de l’asthme. Elle a pu compléter ses propos en abordant les nouvelles approches globales d’exposome. Enfin, le Pr Christophe Delacourt, pneumopédiatre (AP-HP, Necker-Enfants malades, CRMR constitutif RespiRare) a pu évoquer les conséquences d’un mauvais développement pulmonaire pré-natal. Entre autres mesures, il avance qu’il faut prévenir la dysplasie broncho-pulmonaire chez le prématuré car cela a un impact définitif à l’âge adulte (-20% VEMS).




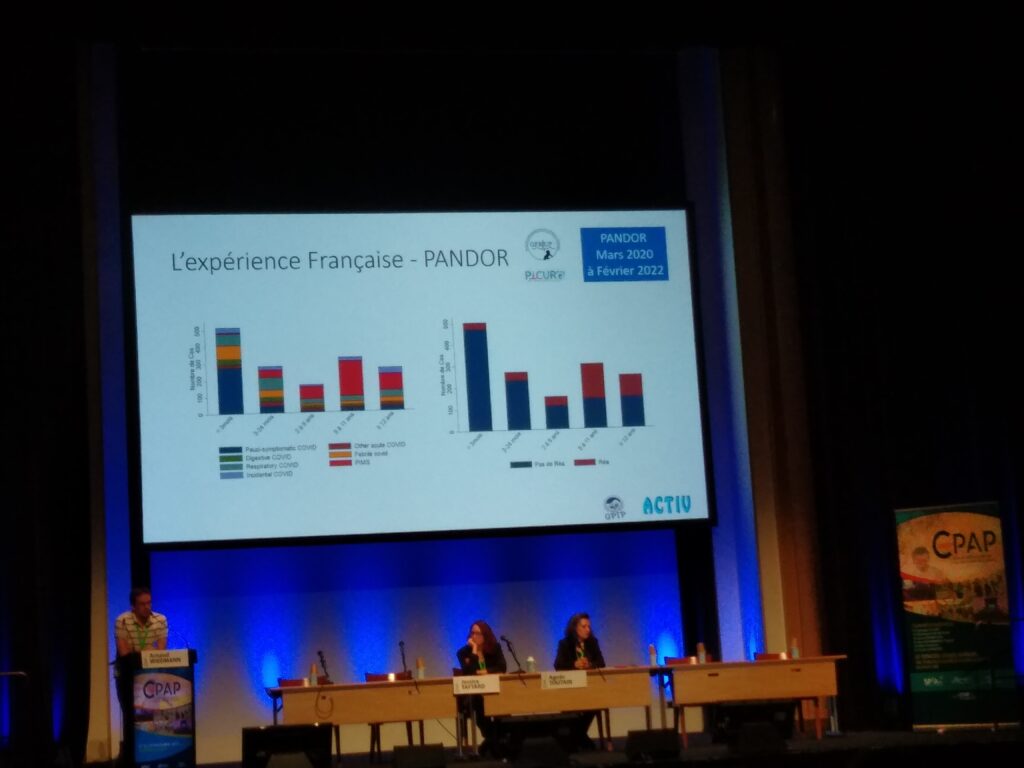
Cette session a permis à la Pr Brigitte Fauroux, pneumopédiatre (AP-HP, Necker-Enfants malades, CRMR constitutif RespiRare), de revenir sur les Guidelines européennes sur la ventilation pour lesquelles l’équipement, le suivi, la compliance (enjeu majeur), le sevrage, l’éducation thérapeutique du patient (fondamentale), la transition enfant-adulte et la réglementation ont été abordées. Puis la Dr Céline Delestrain, pneumopédiatre (CHI, Créteil, CRMR constitutif RespiRare), a montré aux congressistes présents que l’échographie pulmonaire est un nouvel outil pour les pneumopédiatres en illustrant ses propos par de courtes vidéos de cas cliniques et en évoquant la place, l’utilité et les limites de l’outil ainsi que la nécessité de former les personnels. Enfin, le Dr Arnaud Wiedmann, neuropédiatre (Nancy), a fait le point sur le Covid et poumon en pédiatrie. Il a notamment présenté des données du registre français PANDOR (03/20-02/22) qui montrent qu’il n’y a pas d’effet majeur du Covid chez l’enfant et que les plus jeunes sont les moins sévèrement atteints.



La Pr Alice Hadchouel-Duvergé, pneumopédiatre (AP-HP, Necker-Enfants malades, CRMR constitutif RespiRare), rappelle que les pneumopathies interstitielles associées à l’auto-immunité (IPAF) se caractérisent et se différencient des autres pneumopathies selon des critères cliniques, sérologiques, et morphologiques bien définis.

Une étude prospective monocentrique a été menée à l’hôpital Necker-Enfants Malades afin de déterminer si les enfants atteints de PID avec auto-immunité biologique pourraient remplir les critères de l’IPAF. Un recueil de données (cliniques, biologiques, radiologiques et histopathologiques) a été réalisé au moment du diagnostic et pendant le suivi.
Résultats
174 patient suivis à l’hôpital de 2008 à 2019 ont été sélectionnés à partir de la base de données Dr WAREHOUSE, entrepôt de données de santé qui regroupe les données administratives, sociales et médicales des patients pris en charge à l’hôpital. Dr WAREHOUSE a été autorisé par la Commission Nationale de l’Informatique et des Libertés (CNIL) le 29 octobre 2020 (décision DT-2020-008).
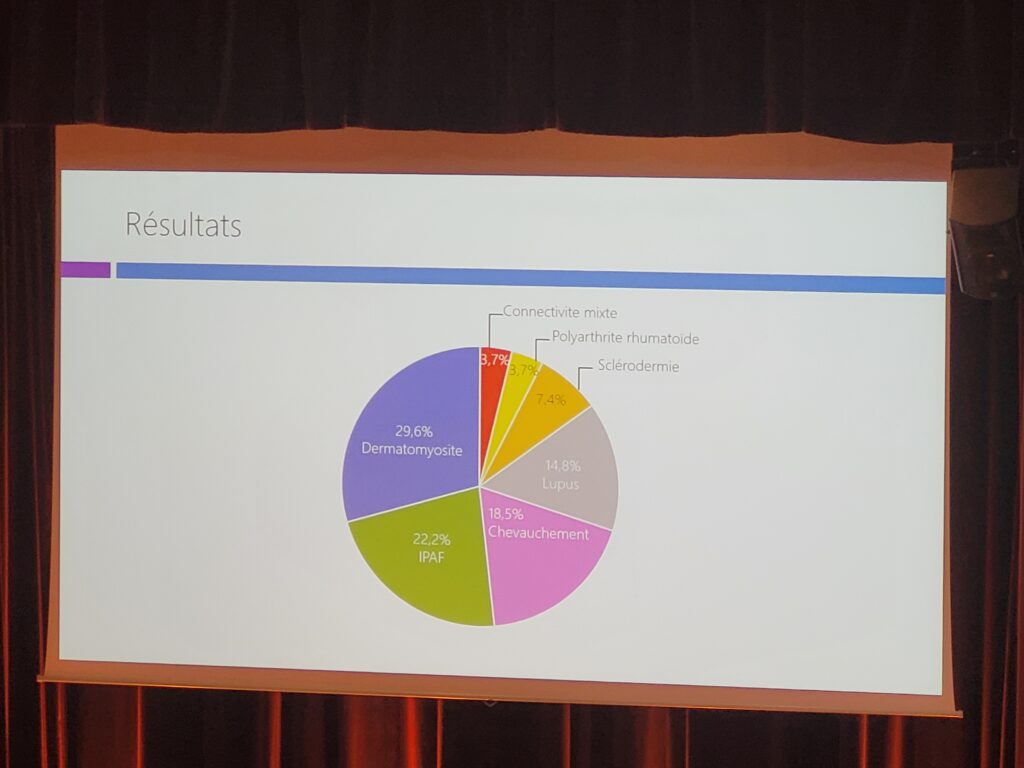
27 patients ont été inclus : 21 PID avec connectivites (16% des PID) et 6 IPAF (4,5% des PID).
Une évolution favorable est observée chez 5 patients IPAF (suivi de 2 ans). Quant aux patients PID avec connectivites, une progression de la maladie est notée chez 2 patients (12%) avec malheureusement, 4 décès dont 3 de cause respiratoire (suivi de 5,2 ans).
Ainsi, en comparant les deux groupes IPAF versus PID avec connectivites, il est noté :
- Aucune différence d’âges entre les deux groupes ;
- Une inversion du sex-ratio avec plus de garçons dans le groupe IPAF ;
- Une évolution IPAF défavorable chez 1/6 des enfants ;
- Pour les PID avec connectivites : 2 progressions et 4 décès (6/21).
Conclusion
L’étude relève l’importance du bilan auto-immun systématique dans les PID de l’enfant afin de permettre plus facilement l’accès à certains traitements tels que les corticoïdes.
La Dr Jessica Taytard, pneumopédiatre (AP-HP, Trousseau, CRMR coordonnateur RespiRare) rappelle que la sarcoïdose pédiatrique est plus rare que celle de l’adulte puisque la prévalence, de cette maladie inflammatoire, est estimée à 0,4 – 0,8 pour 100 000 enfants.
Très peu de cohortes l’ont décrite :
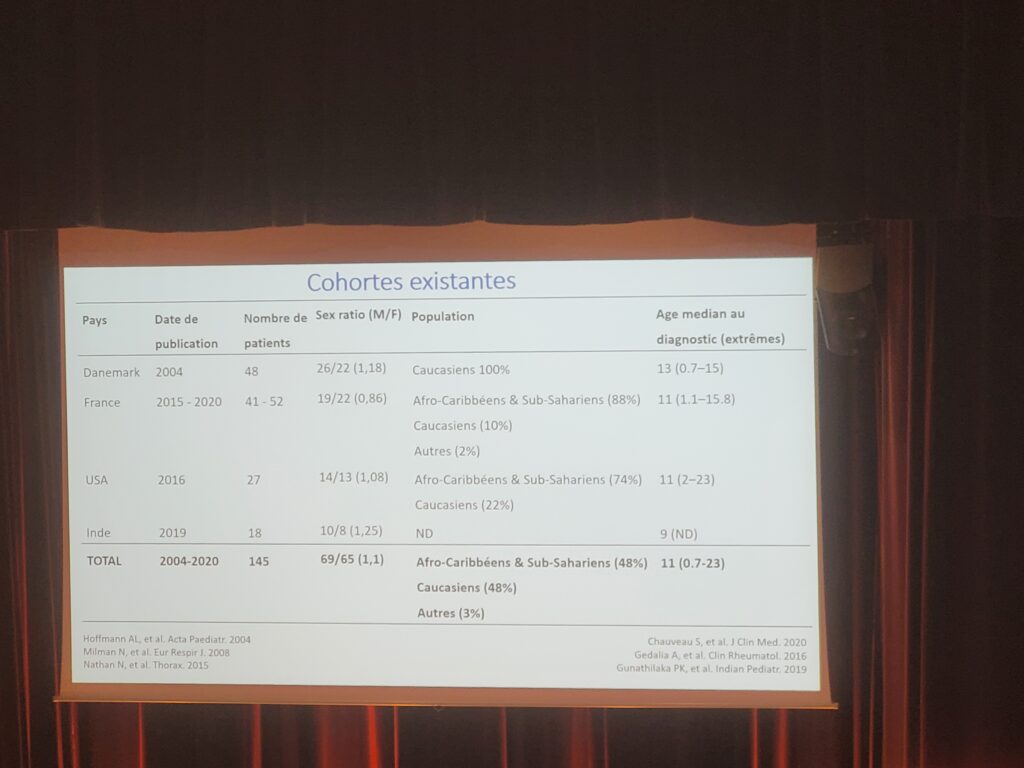
- Une cohorte danoise (2004) de 48 patients regroupant à 100% une population caucasienne.
- Une cohorte française (2015-2020) de 41 à 52 patients dont 88% d’afro-caribéens et sub-sahariens, 10% caucasiens.
- Une cohorte américaine (2016) de 27 patients dont 74% d’afro-caribéens et sub-sahariens, 22% caucasiens.
- Une cohorte indienne (2019) de 18 patients avec une population d’origine indéterminée.
Ainsi, entre 2004 et 2020, 145 patients ont été décrits dont la moitié (48%) sont afro-caribéens et sub-sahariens, et l’autre moitié (48%) des caucasiens.
Selon plusieurs hypothèses, en dehors de la prédisposition génétique, certaines expositions peuvent induire la survenue de la sarcoïdose à savoir : une réaction immune, des expositions environnementales organiques : mycobactérie ou champignons et inorganiques : silice, béryllium, talc, etc..
Une étude a évalué le lien entre les expositions minérales et la survenue de la sarcoïdose chez les enfants.
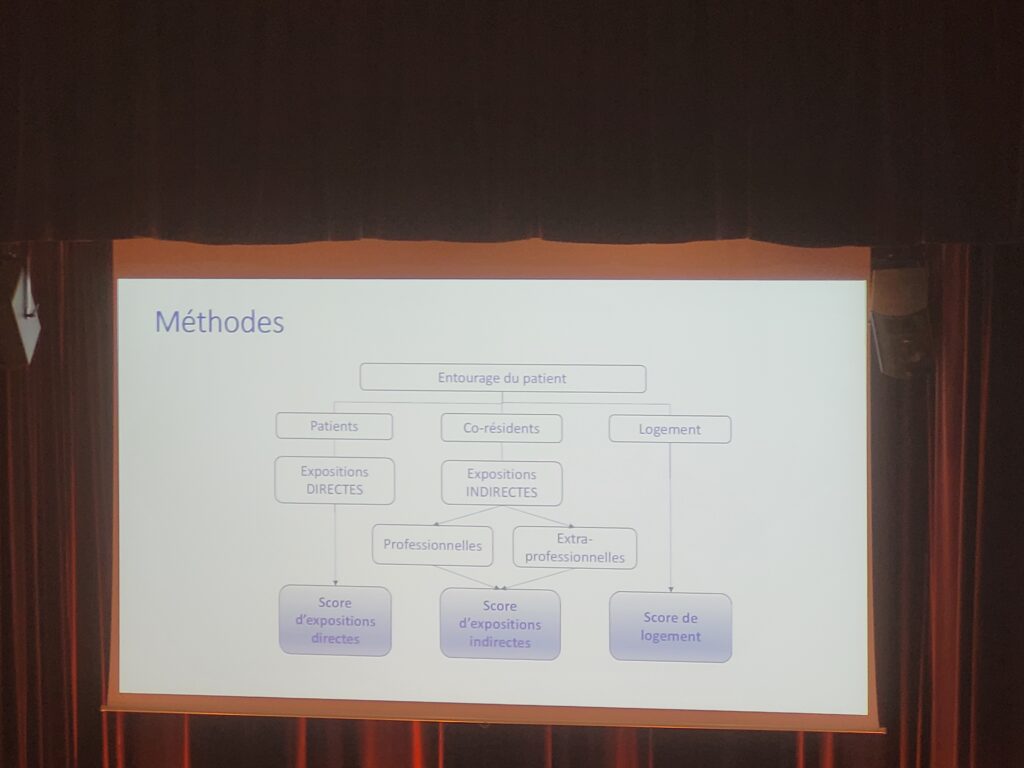
Méthodes
L’étude a inclus 36 patients avec sarcoïdose de début d’avant l’âge de 15 ans, 36 témoins, sains, recrutés dans l’entourage des patients et 21 patients témoins atteints de drépanocytose. Un questionnaire environnemental a été soumis aux patients et aux témoins, évaluant les scores d’exposition directe (le patient lui-même) et indirecte (les co-résidents) ainsi que le score d’exposition du logement.
Résultats
- Pour le score d’exposition directe : pas de différence significative retrouvée entre les 3 groupes.
- Le score d’exposition indirecte :
- Exposition indirecte professionnelle (poussière de métal, talc, substances abrasives, produits à récurer) : l’exposition environnementale des enfants due aux professions de leurs co-résidents semble associée à un risque élevé de sarcoïdose.
- Exposition indirecte extra-professionnelle : pas de différence significative et peu d’activité extra-professionnelles et difficultés de traçabilité de ces activités.
- Le score de logement : pas de différence significative entre les 3 groupes. Cependant, le chauffage domestique avec des énergies fossiles ou le chauffage au bois étaient associés à la sarcoïdose chez les enfants.
Conclusion & perspectives
Cette étude est la première à s’intéresser aux expositions environnementales des enfants présentant une sarcoïdose, ainsi qu’à leurs co-résidents. Les exposions minérales liées aux activités professionnelles des co-résidents semblent liées à un risque plus élevé de sarcoïdose pédiatrique.
Parmi les perspectives :
- Réaliser des mesures environnementales au domicile des patients ;
- Réaliser des études minéralogiques des biopsies ;
- Étudier le rôle de l’exposome inorganiques dans la physiopathologie des sarcoïdoses pédiatriques ;
- Élargir et reproduire ces résultats préliminaires.


