Le mardi 19 mars dernier, s’est tenue à l’Institut Imagine la journée du centre de référence des maladies respiratoires rares RespiRare sous la coordination du Pr Christophe Delacourt (hôpital Necker-Enfants malades, AP-HP). Prenant en charge les différentes pathologies telles que les anomalies du développement pulmonaire (ADP), les dyskinésies ciliaires primitives (DCP), les pneumopathies interstitielles diffuses de l’enfant (PID), les anomalies du contrôle ventilatoire.
L’événement a réuni une cinquantaine d’experts du réseau, autour des actualités de l’année 2023 et des projets en cours cette année.
La dyskinésie ciliaire primitive (DCP) se caractérise par la présence de cils respiratoires dotés de mouvements défectueux, ce qui entraîne une accumulation du mucus dans les voies respiratoires.
Le Dr Guillaume Thouvenin, pneumopédiatre au centre de référence constitutif des maladies respiratoires rares à l’hôpital Armand Trousseau (AP-HP) a rapporté les résultats d’une récente étude publiée en 2024 qui s’est basée sur l’analyse de chromosome X inactivé chez des mères dont les fils sont porteurs de la mutation du gène DNAAF6. Elle a mis en évidence une coexistence de cellules normales et d’autres immobiles, soulignant ainsi l’importance de rechercher des mutations de ce gène chez les femmes qui consultent pour des symptômes respiratoires chroniques, ce qui permettrait d’éviter les formes sévères de la pathologie.

Le Dr Frédéric Hameury, chirurgien infantile au centre de référence constitutif des maladies respiratoires rares (RespiRare) à l’hôpital Femme Mère Enfant (HFME, Lyon) a présenté une étude récente portant sur l’implication de la robotique dans le traitement chirurgical des cas pédiatriques d’anomalies du développement pulmonaire . Cette étude rapporte une meilleure qualité du travail réalisé, une amélioration des performances du chirurgien, et une diminution des heures de travail au bloc opératoire et les frustrations liées à ce travail. « Nous sommes à un moment important pour la spécialité de chirurgie dans le seul but de diminuer la morbidité chirurgicale pour l’enfant » affirme-t-il.
Ce programme initialement conçu à l’hôpital Robert Debré (AP-HP) par le Dr Stéphanie Wanin, pneumopédiatre et Aurore Bregeon puéricultrice -coordinatrice UTEP, en collaboration avec une patiente et ses parents parents et à présent dispensé à l’hôpital Armand Trousseau (AP-HP). Il permet d’aborder plusieurs thématiques telles que la compréhension de la maladie, la physiopathologie, la transmission génétique, la gestion quotidienne de la maladie. Il a depuis été adopté et adapté aux adolescents et jeunes adultes au Centre Hospitalier Intercommunal de Créteil.
Melisa Zemouri, infirmière à l’hôpital Armand Trousseau (AP-HP) a animé cette présentation et listé les différents thèmes du programme. Celui-ci comprend un bilan éducatif partagé (BEP) réalisé sous format ludique dès l’âge de 6 ans, ainsi que plusieurs ateliers présentés avec différents outils qui ont été digitalisés : vidéos explicatives de la pathologie, conseils sur la lavage nasal, cartes pour exprimer ses ressentis, etc.

La Pr Brigitte Fauroux et Sonia Khirani de l’hôpital Necker-Enfants Malades (AP-HP) ont présenté le programme centré sur l’acceptation et la compréhension de la maladie et du traitement. En effet, la VNI nécessite des ajustements et une adaptation des habitudes de sommeil de l’enfant et de son entourage.
En 2019, 1449 cas d’enfants traités par pression positive continue (PPC) ou ventilation non invasive (VNI) ont été recensés. Parmi ces cas, une énorme hétérogénéité d’âge, de pathologie, de gravité et d’évolution a été constatée. Cela souligne la nécessité d’individualiser ce programme pour répondre au besoin spécifique de chaque enfant.
La mesure du bénéfice de ce programme se fait en observant l’amélioration de la qualité du sommeil et de la vie des parents et de l’enfant (scolarité, comportement, etc.). L’ETP est un processus qui doit être soumis à une évaluation et une amélioration continue.

Le Pr Nadia Nathan pneumopédiatre, coordinatrice du centre de référence constitutif des maladies respiratoires rares (RespiRare) à l’hôpital Armand Trousseau (AP-HP) a exposé à son tour les différents livrets d’informations des pathologies à destination des patients et des professionnels de santé élaborés par la filière RespiFIL en collaboration avec les professionnels spécialistes des maladies respiratoires rares (à feuilleter en ligne). Elle a également abordé les PNDS, et l’outil RespiCare en cours de développement, pour le recueil et l’analyse des questionnaires de qualité de vie et de transition chez l’enfant porteur de maladie respiratoire rare et ses parents.

Anne-Sophie Lapointe, cheffe de projets Mission maladies rares à la DGOS est intervenue pour parler des financements alloués aux centres de références mais également rappeler les quatre principaux axes du plan national des maladies rares (PNMR4) qui comprend 19 propositions issues des 4 groupes de travail pluridisciplinaires qui ont été constitués pour élaborer le plan :
- Renforcement du maillage territorial des maladies rares dans le parcours de soin et de vie, jusqu’à l’Europe (6 propositions) ;
- Amélioration des diagnostics pour mieux traiter les personnes touchées (4 propositions) ;
- Innovation des traitements (5 propositions) ;
- Renforcement de la collecte de données de santé et les bio-banques (4 propositions).

Par le Dr Kenza Rhzioual – CRMR RespiRare, Lyon et présenté par Le Pr Philippe Reix
Le syndrome de SAVI est une maladie auto-inflammatoire rare, due à une mutation qui active le gène STING, causant ainsi des atteintes multiples telles que des atteintes interstitielles, un retard de croissance, de la fièvre, une polyarthrite… Les inhibiteurs de JAK (ou anti-JAK) ont pour rôle d’arrêter la voie de signalisation intracellulaire, et inhibe par la suite la production continue et dysrégulée des interférons de type I (IFN-1) associée au syndrome.
Parmi les complications du SAVI, l’insuffisance respiratoire constitue l’une des plus graves, nécessitant souvent une greffe pulmonaire comme seule solution thérapeutique. L’analyse de trois cas de patients transplantés dans le cadre du SAVI sous anti-JAK a été réalisée. L’équipe médicale a constaté des effets secondaires de type infectieux, thromboemboliques, bronchiques, et immunologiques, en plus des complications attribuées à la greffe.
En conclusion, les anti-JAK peuvent être efficaces dans le traitement du syndrome de SAVI, sans négliger leurs effets secondaires. Cependant les transplantations pulmonaires doivent avoir lieu après discussion multidisciplinaires car le risque de mortalité est élevé.

Par le Dr Marine Crebassa – CRMR RespiRare, Marseille sous la direction du Dr Julie Mazenq
L’objectif principal était d’analyser la cohorte pédiatrique nationale de bronchiolites oblitérantes post infectieuses diagnostiquées entre 2017 et 2023 et d’en relever les agents infectieux impliqués. l’étude visait également à examiner la prise en charge diagnostique et thérapeutique dont ces patients ont bénéficié.
147 patients ont été inclus avec une prédominance masculine (58,5%). Les patients ont été répartis en trois groupes selon les âges. Les résultats ont révélé que les patients de mois de 2 ans étaient davantage sujets aux hospitalisations lors d’une infection initiale. L’étude a également mis en évidence différents profils virologiques et la sévérité de la pathologie en fonction de l’âge des patients, soulignant notamment l’absence d’une prise en charge thérapeutique standardisée.

Par le Dr Anaïs Le – CRMR RespiRare, hôpital Necker-Enfants Malades sous la direction du Pr Alice Hadchouel-Duvergé
Le syndrome COPA découvert en 2015, est une intérferonopathie, qui constitue une nouvelle étiologie de l’hémorragie intra-alvéolaire (HIA). La mutation du gène COPA, provoque le dysfonctionnement du transporteur COP I, ce qui mène à une accumulation de la protéine STING au niveau de l’appareil de Golgi. Cela induit une surproduction des interférons et une activation de la voie de signalisation des JAK-STAT.
Il s’exprime cliniquement de manière variable, avec environ 45% des cas présentant une HIA, une arthrite et une atteinte rénale. Le traitement de cette maladie vise à inhiber les JAK.
Une étude portant sur 4 patients a été réalisée, suivie sur une période allant de 16 à 32 mois. Le critère principal était d’évaluer le nombre de poussée d’HIA et entre autres l’évolution clinique, biologique, radiologique, corticothérapie orale, et déterminer la tolérance et les événements indésirables (EI).

Par le Dr Pierre Gourdan – CCMR RespiRare, Nice
L’embolie pulmonaire (EP) chez l’enfant est une pathologie rare qui peut s’avérer mortelle avec un délai moyen de diagnostic de 7 jours. On retrouve deux pics d’incidence : chez le nourrisson (47 % < 1an) et chez les adolescents.
Une étude de cohorte française rétrospective multicentrique regroupant 13 centres, a été menée chez des patients diagnostiqués avec une EP entre le 1er janvier 2010 et le 1er septembre 2020. L’objectif principal était d’évaluer le délai au diagnostic mais aussi les résultats en termes de guérison, récidive et mortalité. Elle a également permis de décrire pour la première fois les pathologies sous-jacentes connues et inconnues.

Par le Dr Manon Fleury – CRMR RespiRare, hôpital Armand Trousseau dirigé par le Pr Nadia Nathan
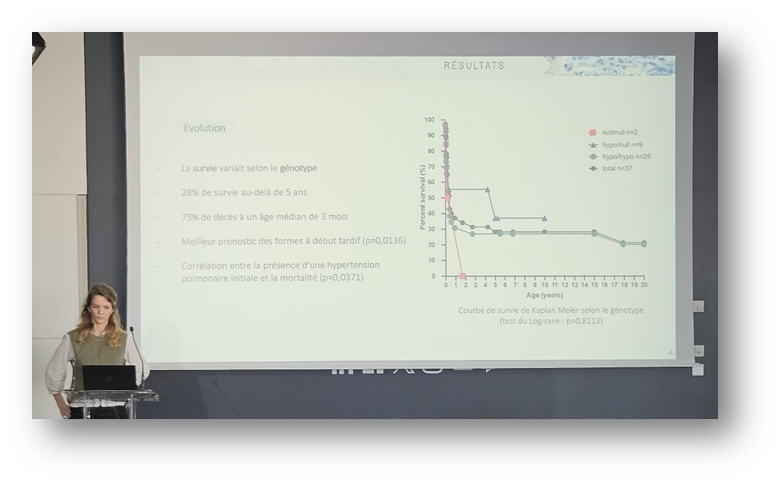
L’ABCA3 est une protéine clé pour la synthèse du surfactant, appartenant à la même famille que les CFTR (homologie protéique). La mutation bi-allélique du gène ABCA3 est responsable des PID génétiques dès la naissance. Une étude observationnelle, rétrospective (1995-2022), nationale et multicentrique a été menée, dont l’objectif principal était de décrire cliniquement et d’étudier l’évolution des patients (âgés de 0 à 18 ans) atteints de PID associées à des mutations du gène ABCA3.
Cette étude a permis de confirmer le lien entre le phénotype et le génotype associé aux mutations du gène ABCA3, et a mis en évidence le rôle prometteur des modulateurs de CFTR dans le traitement de cette pathologie.
Le Dr Fleury a conclu qu’il serait intéressant de reconduire cette étude à l’échelle internationale, afin de valider les résultats obtenus et d’approfondir la compréhension de cette maladie.
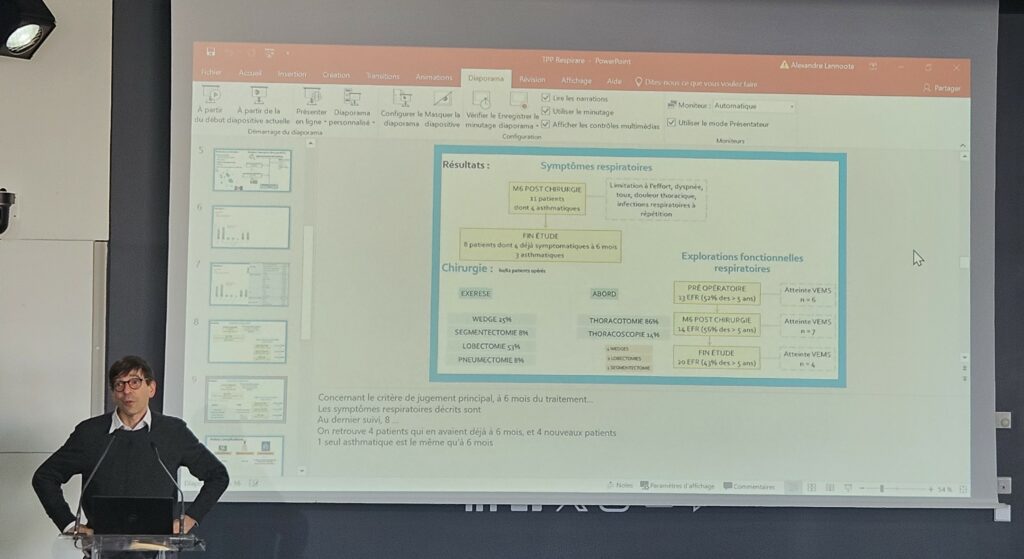
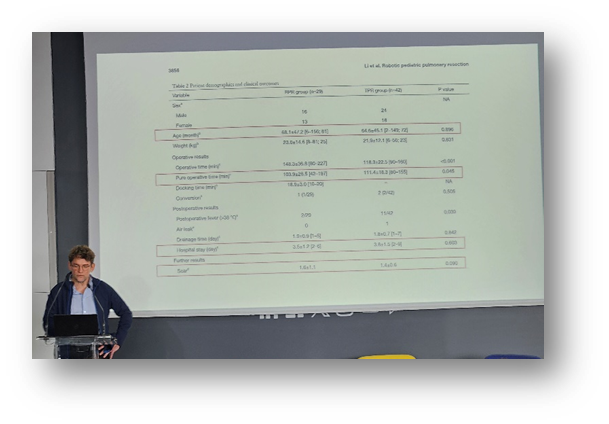
Par le Dr Flavie Godard – CCMR RespiRare, Caen présenté avec l’équipe de Caen et le Pr Jacques Brouard
Il s’agit d’une étude nationale rétrospective, ayant pour objectif d’analyser le retentissement respiratoire au décours d’un traitement et son évolution pour une tumeur primitive pulmonaire (TPP) chez les enfants. Le pleuropneumoblastome est le plus fréquent des TPP (50 %) et le traitement standard demeure la chirurgie, réalisée dans 81 à 100 % des cas.
Les 62 patients inclus devaient être âgés de 0 à 18 ans et pour lesquels le diagnostic aurait été posés entre janvier 2013 et janvier 2023, avec un recul de 6 mois par rapport au traitement. Les résultats de l’étude confirment l’importance de la chirurgie (la qualité du geste est fondamentale), et aussi, qu’un suivi pulmonaire post-traitement devrait être établi.
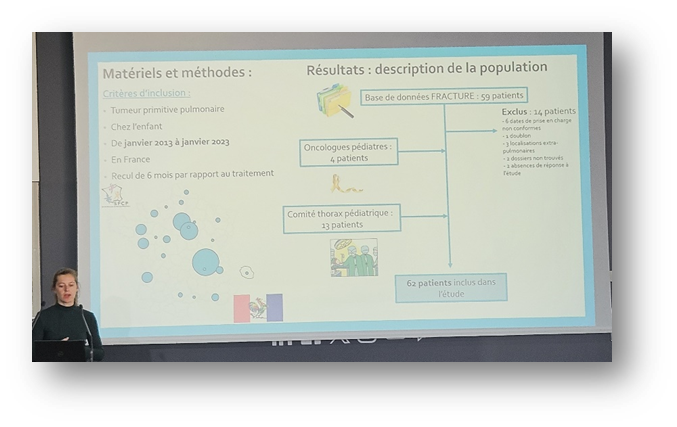
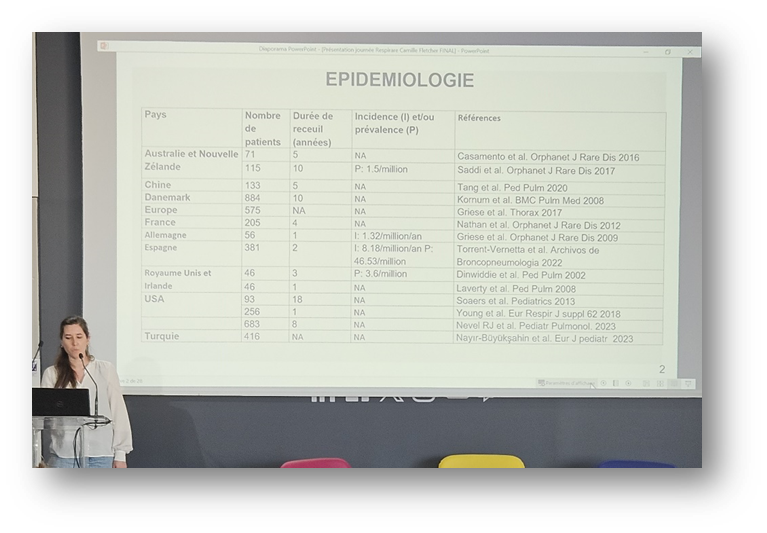
Par le Dr Camille Fletcher – CCMR RespiRare, Créteil
Cette étude a permis de décrire l’épidémiologie des PID de l’enfant en France, d’une manière rétrospective de 2000 à 2022 et prospective (de fév. 2022 à fév. 2023). La classification des résultats s’est basées sur trois catégories de patients : les moins de 2 ans, 2-18 ans et tout âge confondu.
Une augmentation des chiffres d’incidence et de prévalence des PID pédiatriques a été rapportée et qu’il serait intéressant d’utiliser une classification plus récente que celle de 2013 (Kurland et al).
Cette journée, riche en informations sur les récentes actualités, études et projets s’est clôturée par un mot de remerciements du Pr Delacourt qui donne rendez-vous à l’ensemble du réseau en mars 2025.